| دستگاه لنفاوی | |
|---|---|
| پراکنش دستگاه لنفاوی در بدن | |
| لاتین | systema lymphoideum |
دستگاه لنفاوی(به انگلیسی: Lymphatic system) در مهره داران وجود دارد و از لولههای لنفاوی و گرههای لنفی مثل طحال و لوزهها تشکیل شدهاست. در انسان این دستگاه در سیستم ایمنی بدن، جذب و انتقال چربی و جذب آب میان بافتی کارکرد دارد.
رگ های لنفی آوران [ویرایش]
مویرگ های لنفی همواره به داخل رگ های لنفی بزرگتر تخلیه می شوند. این رگ های لنفی، دریچه هایی برای اطمینان از جاری شدن یک طرفه ی مایع لنفی به خارج از بافت ها و به اطراف گره های لنفی دارند، و از این نظر مانند سیاه رگ ها عمل می کنند. امّا مویرگ ها دریچه های بیشتر و نیز دیواره های نازک تری دارند. چون رگ های لنفی ممکن است باکتری ها را از محل بافت عفونی زه کشی کنند، احتمال دارد گاهی اوقات در مسیر رگ لنفی خطی از التهاب را ببینیم. این ویژگی کلینیکی اساسی است و ممکن است نشاندهنده ی پخش عفونت باشد.
رگ های لنفی وابران[ویرایش]
رگ هایی که آب میان بافتی را از گره های لنفی به جاهای دیگر حمل می کنند، وابران نامیده می شود. از آن جایی که آب میان بافتی با عبور از گره ی لنفی تصفیه می شود، دایماً استریل است. رگ های لنفی وابران به هم می پیوندند تا رگ های تخلیه کننده ی بزرگ تر که تنه ها نامیده می شوند را به وجود آورند. تنه ها از طرف راست قفسه ی سینه، بازوی راست و قسمت راست گردن به یکدیگر ملحق می شوند و مجرای لنفاوی راست را تشکیل می دهند و محتویات خود را به سیاه رگ زیر ترقوه ی راست که دقیقاً زیر ترقوه قرار دارد، تخلیّه می کنند.
گره های لنفی
گره های لنفی در سراسر بدن وجود دارند ولی بیشتر در زیر بغل و کشاله ی ران جا گرفته اند. هم چنین شمار زیادی از گره های لنفی داخلی در قفسه ی سینه و شکم وجود دارند.
در مقاله ي قبلي با فيزيولوژي قلب و مشخصه هاي اصلي يك نوار قلب آشنا شديم. لازم به ذكر است حتما بايد نوار قلبتان را به متخصص نشان دهيد و تنها به مطالب تئوري موجود اكتفا نكنيد چرا كه قلب, گنجينه اي گرانبهاست و حفظ آن باعث حفظ زندگي مي شود. در اين قسمت سعي مي كنيم با تشخيص برخي بيماري هاي قلبي شايع, از روي نوار قلب , علايم بيماري ها و راه هاي درماني آن آشناشويم. لازم به يادآوري است اسامي داروها تنها به جهت آشنايي بيان مي گردد و از مصرف خودسرانه ي اين داروها بپرهيزيد.

چكيده اي از مطالب قسمت اول
الكتروكارديوگرام (Electrocardiogram) يا نوار قلب, به نمودار ثبت شده ي تغييرات پتانسيل الكتريكي ناشي از تحريك عضله قلب گفته ميشود. معمولاً با مخفف ECG يا EKG (مورد دوم مخفف كلمه ي آلماني Elektrokardiogramm) مشخص ميشود. دستگاه الكتروكارديوگراف، اين نمودار را بر روي نوار كاغذي خط كشي شدهاي به طور پيوسته ضبط ميكند. اطلاعاتي كه روي الكتروكارديوگرام ضبط ميشود نشان دهنده امواج الكتريكي محرك قلب ميباشد. اين امواج نمايشگر مراحل مختلف تحريكات قلبي هستند.
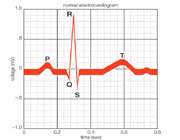
الكتروكارديوگرام طبيعي از يك موجP, يك كمپلكس QRS و يك موجT تشكيل شده است. كمپلكس QRS غالبا, اما نه هميشه, داراي سه موج مجزاي Q, R و S است. موج P حاصل پتانسيل هاي الكتريكي دپلاريزاسيون( حركت به سمت پتانسيل مثبت) دهليزها قبل از شروع انقباض آنها و نمايانگر جريان الكتريكي در حفرات بالائي قلب ( دهليزها ) است. كمپلكس QRS هم حاصل پتانسيل هاي الكتريكي دپلاريزاسيون بطن ها پيش از انقباض آنها و نشاندهنده جريان الكتريكي در حفرات پائيني قلب (بطن ها) مي باشد, يعني زماني كه موج دپلاريزاسيون در حال گسترش در بطن هاست. بنابراين هم موجP و هم اجزا ي كمپلكس QRS امواج دپلاريزاسيون هستند. موج T هم نمايانگر دوره استراحت كوتاه قلب است ، زماني كه بين دو ضربان قلب دوباره شارژ مي شود.
موج p => دپلاريزه شدن دهليزها
كمپلكس QRS =>دپلاريزه شدن بطن ها + رپلاريزاسيون دهليزها
موج T => رپلاريزاسيون بطن ها
تپش قلب

تا به حال شده در حال خواندن كتاب يا نشستن و بي تحركي, ناگهان به مدت كوتاهي دچار تپش قلب شده باشيد؟
يكي از شايع ترين بيماري هاي قلبي كه در نوار هاي قلب مشاهده مي شود تاكيكاردي است.
تاكيكاردي يا تند شدن غيرطبيعي ضربان قلب, عبارت است از تندي ضربان قلب به نحوي كه قلب بسيار سريع تر از حالت طبيعي مي زند بدون اين كه فرد فعاليت زيادي داشته باشد. اين تندي ضربان قلب بين 150 تا 300 ضربان در دقيقه است . فردي كه بيماري قلبي ندارد ممكن است با ورزش ضربان قلب را به 160 بار دقيقه يا بيشتر هم برساند كه اين امر طبيعي است و مشكلي محسوب نمي شود.
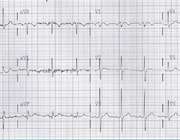
اين الكتروكارديوگرام از همه جوانب جزسرعت ضربان طبيعي است, به طوري كه فاصله ي زماني بين كمپلكس QRS نشان مي دهدكه ضربان به جاي حالت معمول 72بار در دقيقه 150بار در دقيقه است.انواع تند شدن غيرطبيعي ضربان قلب عبارتند از فيبريلاسيون دهليزي ، تند ضرباني سينوسي ، تند ضرباني فوق بطني ، و تند ضرباني بطني .همان طور كه در شكل زير مشاهده مي كنيد اين نوار قلب متعلق به بيماري با تاكيكاردي است.
اين حالت مي تواند در افراد جواني كه هيچ گونه شواهدي از بيماري ندارند رخ دهد، اما در عين حال در افراد مسني كه دچار بيماري سرخرگ هاي قلب هستند نيز رخ مي دهد.علل اصلي تاكيكاردي عبارت است از افزايش دماي بدن, تحريك قلب با اعصاب و مسموميت هاي قلبي.
تا دماي 105 درجه فرانهايت به ازاي هر يك درجه فارنهايت افزايش بدن, ضربان قلب 10درجه افزايش مي يابد, پس از آن ممكن است ضربان قلب كند شود, زيراتب باعث تضعيف تدريجي عضله قلب مي شود. علت تاكيكاردي در هنگام تب اين است كه دماي بالا موجب افزايش سرعت متابوليسم گره سينوسي مي شود و اين نيز تحريك پذيري و سرعت ريتم را مستقيما بالامي برد. درمورد تحريك قلب با اعصاب مي توان بيماري را مثال زد كه خون از دست داده است و وارد شوك مي شود, تحريك رفلكسي قلب با اعصاب موجب افزايش سرعت ضربان به 150تا 180بار در دقيقه مي شود.
از علايم شايع در تپش قلب مي توان به زنش نبض بين 100-180 بار در دقيقه كه بسيار سريع تر از حالت طبيعي است, غش كردن يا احساس نزديك بودن مرگ, درد قفسه سينه, سرفه ناخودآگاه, تنگي نفس اشاره كرد.
نكته ي مهم در رابطه با تاكيكاردي يا تپش قلب
اگر شما يا يكي از اعضاي خانواده تان دچار يك حمله تند ضرباني نامنظم قلب شده ايد كه در عرض 5-7 دقيقه برطرف نشده است .اگر تنگي نفس رخ دهد. اگر درد قفسه سينه به وجود آيد.در اين شرايط حتما به پزشك مراجعه كنيد.
تاكيكاردي حمله اي و انواع آن
اصطلاح ((حمله اي)) بدين معناست كه تندي ضربان قلب به صورت حمله اي و ناگهاني شروع مي شود و به مدت چند ثانيه, چند دقيقه, چند ساعت يابيشتر طول مي كشد سپس حمله به همان شكلي كه آغاز شده بود خاتمه مي يابدو همزمان گره ي اصلي ضربان را مجدد در دست مي گيرد.غالبا با اين حركت تاكيكاردي حمله اي متوقف مي شود اما گاهي اوقات مي شود با فشار بر پايين گردن اين گره را تحريك كردو تاكيكاردي را متوقف ساخت.
از داروهاي مختلف مي توان جهت درمان استفاده كرد.غالبا از كينيدين و ليدوكايين براي اين منظور استفاده مي شود.
تاكيكاردي حمله اي دهليزي
سرعت ضربان از حدود 95 ناگهان به 150 ضربه در دقيقه افزايش مي يابد.اگر از نزديك به الكتروكارديوگرام(نوارقلب) بنگريم پيش از هر كمپلكسQRS-T در زمان ضربان تند قلب, يك موج وارونه P مي بينم كه تاحدودي بر روي موج طبيعي T مربوط به ضربان قبل افتاده است.اين حالت نشان مي دهد كه منشا اين تاكيكاردي حمله اي در دهليز است.
تاكيكاردي حمله اي گره ي A-V
اين تاكيكاردي حمله اي غالبا ناشي از يك ريتم نابجاي مربوط به گره ي A-V است.اين حالت معمولا باعث مي شودكمپلكس هاي QRS-T طبيعي بمانند ولي امواج P محو يا حذف مي شوند.تاكيكاردي حمله اي دهليزي يا گره ي A-V (هردو تاكيكاردي فوق بطني نام دارند) معمولا در افرادظاهرا سالم و جوان ايجاد مي شود.اين افراد عموما پس از نوجواني بدون هيچ گونه زمينه تاكيكاردي به رشد خود ادامه مي دهند به طور كلي, تاكيكارد ي فوق بطني موجب وحشت شديد فرد مي شود و ممكن است در خلال حمله باعث ضعف شود, اما حملات به ندرت موجب زيان دائمي مي شوند.
تاكيكاردي حمله اي بطني
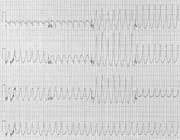
اين شكل تصويري شاخص از يك حمله كوتاه تاكيكاردي بطني رانشان مي دهد.
تاكيكاردي حمله اي بطني معمولا به دو دليل خطرناك است: اولا اين نوع تاكيكاردي معمولا فقط زماني ايجاد مي شود كه آسيب ايسكميك چشمگير در بطن ها وجود داشته باشد.ثانيا تاكيكاردي بطني غالبا باعث پيدايش حالت مرگبار فيبريلاسيون بطني مي شود.زيرا عضله بطن مكرر و به سرعت تحريك مي شود.گاهي مسموميت با ديژيتال كه براي درمان قلب به كار مي رود باعث ايجاد كانونهاي تحريك پذير مي شود كه تاكيكاردي بطني ايجادمي كنند. متقابلا از كينيدين كه دوره تحريك ناپذيري عضله قلب را افزايش مي دهد و آستانه تحريك را بالا مي برد مي توان براي بلوك كانونهاي مولدتاكيكاردي بطني استفاده كرد.
حمله ي قلبي (انفاركتوس عضله قلب)
حمله ي قلبي هنگامي بروز مي كندكه يك يا چند شريان كرونري يا شاخه هاي آنها مسدود شود و در نتيجه خون نتواند به عضله قلب برسد. بدون اكسيژن و مواد مغذي عضله قلبي مي ميرد(انفاركتوس عضله ي قلب)علت شايع حمله ي قلبي تشكيل تدريجي لخته ي خون (ترومبوز) روي يك توده ي اترواسكلروزي (اتروما) است كه قبلا به طور نسبي رگ رامسدود كرده است وقتي رگ كاملا مسدود شد,جريان خون قلب به سرعت متوقف مي شود.
عضله ي مرده و آسيب ديده اي كه در اثر حمله ي قلبي باقي مي ماندباعث ميشود قلب بخشي از كارايي خود را از دست بدهد,زيراميزان خوني كه قلب تلمبه مي كند به انقباض عضلاني وابسته است.هنگامي كه بيش از 50 درصد عضله قلب از بين برود به علت آثارنامطلوب حملات قلبي يا انفاركتوس جديد, شوك و مرگ پديد مي آيدزيرا قلب نمي تواند براي حفظ حيات خود خون كافي را فراهم كند.
علائم حمله ي قلبي بستگي به ميزان آسيب عضله ي قلب دارد.تقريبا 20 درصد قربانيان هيچ علامتي را مشاهده نمي كنند و از ابتلاء خود به حمله ي قلبي آگاه نيستند.بنابراين ممكن است تنها هنگامي متوجه حمله ي قلبي خود شوند كه پزشك شواهدي از يك انفاركتوس قديمي را در نوار قلبي شان پيداكند.
بااين حال اكثر قربانيان دچار درد يا ناراحتي قفسه ي سينه مي شوند.اين درد ممكن است از يك احساس سوء هاضمه تا يك درد خرد كننده ي قفسه ي سينه با احساس فشار زير استخوان جناغ كه به پشت , فك يا بازوي چپ منتشرمي شودمتغيير باشد.ساير علايم عبارتند از : ضعف , تنگي نفس باشد.
داروهايي كه به سرعت لخته هاي خون را حل مي كنند , داروهاي ضد درد , داروهاي ضد بي نظمي قلب و داروهاي ضد آنژين صدري ، مثل مسدودكننده هاي بتا آدرنرژيك يا مسدودكننده هاي كانال كلسيمي ، براي پايدار كردن نامنظمي ضربان قلب،داروهاي ضد انعقاد براي جلوگيري از تشكيل لخته خون , نيتروگليسيرين براي گشاد كردن سرخرگ ها و افزايش خونرساني قلب, داروي ديژيتال براي تقويت انقباضات عضله قلب و پايدار كردن ضربان قلب در اين جور موارد كاربرد دارند.
قلب اساساً یک پُمپ عضلانی تو خالی است که بدون توقف، خون را به سراسر بدن پُمپ می کند. اگر چه قلب چندان بزرگ تر از مُشت دست نیست، ولی در طول مدت عمر در حدود 300 میلیون لیتر خون را پمپ می کند.
(با کلیک کردن بر روی تصاویر می توانید آنها را بزرگ تر و واضح تر مشاهده کنید)
رگهای خونی بزرگی که به قلب متصلاند، خون را به ریهها و بدن می برند و باز می گردانند. رگ های خونی کوچک تری که روی سطح قلب قرار دارند، غذا و اکسیژن را به آن رسانده و محصولات دفعی، از قبیل دی اکسید کربن را از آن خارج می کنند.
در داخل قلب، چهار بخش یا محفظه ی جداگانه وجود دارد. سمت راست قلب که از دهلیز راست و بطن راست تشکیل می شود، خون کم اکسیژن را دریافت می کند. در سمت چپ قلب، دهلیز چپ و بطن چپ خون تازه و پُر اکسیژن را دریافت می کند.
قلب بین دو ریه، بر روی دیافراگم (ورقه ی عضلانی گنبدی شکلی که سینه و شکم را از هم جدا می کند) قرار دارد.
حدود دو سوم قلب در سمت چپ بدن قرار دارد. ماهیچه ی قدرتمند قلب به طور مداوم منقبض می شود و خون را از قلب به دیگر قسمتهای بدن می راند. این نوع خاص ماهیچه هیچ گاه خسته نمی شود و فقط در قلب وجود دارد.
تپش قلب و سرعت آن:
قلب در تمام مدت عمر با سرعت بیش از یک بار در ثانیه می تپد. خون از رگ های خونی که «سیاهرگ» نامیده می شوند به درون قلب می ریزد. ماهیچه ی قلبی خون را به سختی فشرده و خون تحت فشار به درون رگ های دیگری که به «سرخرگ» موسومند رانده می شود. همان گونه که ذکر گردید قلب از نوع خاصی ماهیچه ساخته شده است که هیچگاه خسته نمی شود.این ماهیچه 80-60 بار در دقیقه فشرده و رها می شود. وقتی که ورزش می کنیم، این تعداد می تواند تا 100 بار در دقیقه افزایش یابد.
رگهای خونی:
خون وقتی که از قلب خارج می شود، به همه جا نمی ریزد. بلکه به آرامی وارد لولههایی به نام رگ های خونی می شود. نخست خون به داخل لولههایی به نام سرخرگ ها جریان می یابد. سرخرگ هایی که قلب را ترک می کنند، لولههای ضخیمی هستند. بزرگ ترین آن ها "آئورت" نام دارد که قطر آن 5/2 سانتیمتر است. سرخرگ ها بلافاصله به لولههای کوچک تر زیادی تقسیم و شاخه شاخه می شوند.
این رگ های خونی، خون را به همه ی قسمتهای بدن حمل می کنند. هر چه از قلب دورتر می شوند، رگ های خونی بیشتری و با اندازههای کوچک تری وجود دارد.
باریک ترین رگ های خونی، «مویرگ» نام دارند که برای دیدن آن ها نیاز به میکروسکوپ است. مویرگها به یکدیگر ملحق می شوند و رگ های بزرگ تری را بوجود می آورند. این رگ ها، خون را به سمت قلب بر می گردانند. این رگ ها سیاهرگ نامیده می شوند که هر چه به سمت قلب نزدیک تر می شوند، تعدادشان کمتر و اندازهشان بزرگ تر می شود. بزرگ ترین سیاهرگ ها، خون را به داخل قلب تخلیه می کنند.
در واقع رگ ها، خون بدن را در یک چرخه حمل می کنند. سرخرگ ها خون را از قلب دور می کنند، مویرگ ها به قسمتهای مختلف بدن خون رسانی می کنند، سیاهرگ ها خون را به قلب برمی گردانند. قلب و رگ های خونی را سیستم گردش خون می نامند که موجب گردش خون در تمام بدن می شوند. در واقع قلب بهترین پمپی است که در این امر دخالت دارد.
دانلود برای سیستم عامل جاوا و سیمبین:
uplod.ir/zycswkbgckhy/tabkhal_va_zegil.jar.htm
دانلود برای سیستم عامل اندروید:
اولسر پپتیک (peptic ulcer disease) به معنی نوعی آسیب خوش خیم به مخاط و زیرمخاط دستگاه گوارش میباشد . معمولاً بین ترشح اسید معده و این آسیب ارتباط وجود دارد ولی امروزه عامل اصلی این زخمها را وجود و تکثیر باکتری هلیکوباکتر پیلوری میدانند که از راههای مختلفی از جمله آسیب به لایه محافظ مخاط معده موجب ایجاد اولسر پپتیک میشود، لذا درمان اصلی یک درمان آنتی بیوتیکی است.شیوع این بیماری ۶ تا ۱۵% است.
بسته به محل آسیب مخاطی ما زخم معده یا دوازدهه را داریم . زخم معده اغلب همراه با زخم دوازدهه است و در مردان سیگاری، میانسال یا مسن، با گروه خونی O و پراسترس بیشتر دیده میشود.زخمهای معده با سرعت کمتری از زخم اثنی عشر التیام مییابند، بیشتر احتمال بدخیمی دارند و اغلب همراه با التهاب معده ( گاستریت ) هستند.
علایم بیماری درد ناحیه فوقانی شکم (اپی گاستر) و سوزش سردل، سوء هاضمه، و وجود خون در مدفوع میباشد .معمولا درد مدت کوتاهی پس از مصرف غذا یا در زمان گرسنگی ایجاد میشود . عکس رادیوگرافی پس از بلع باریم و آندوسکوپی در تشخیص ممکن است مفید باشد .اکثر زخمها کوچک هستند (با قطر کمتر از ۲ سانتیمتر) .پراکندگی زخمهای پپتیک معده معمولاً در آنتر (ابتدای معده) است.
درمان
زخم پپتیک بدون درمان تمایل به عود دارد. در خصوص رژیم غذایی سختگیری کمتر از گذشتهاست و بیشتر تاکید بر عدم مصرف مواد اسیدی و ترش، مواد داغ و سوزاننده، ترشیجات، ادویه تند، الکل، نوشابههای گازدار، و... میباشد . همچنین در خصوص مصرف برخی داروها به خصوص داروهای ضد التهاب غیر استروئیدی و کورتون باید احتیاط کرد. داروهای آنتی اسید مانند هیدروکسید منیزیوم و آلومینیوم، بلوک کننده ترشح اسید مانند امپرازول، بلوک کننده گیرنده نوع دو هیستامین مانند رانیتیدین، سایمتدین و داروهایی مانند سوکرالفیت و بیسموت در درمان زخم معده به کار میرود. ترک سیگار و الکل توصیه میشود . از عوارض زخم معده خونریزی گوارشی ( GIB )، سوراخ شدن معده و راه یافتن اسید و ترشحات به حفره صفاق، انسداد گوارشی و بروز بدخیمی (سرطان معده) در زمینه زخم است . به ندرت جراحی ضروری است. ترک سیگار ضروری است.
امروزه جراحی به ندرت لازم است و فقط در درمان عوارض زخم پپتیک مانند تنگی پیلور و زخمهای کاملا مقاوم به درمان دارویی مطرح میشود.عوارض خطرناک بیماری سوراخ شدن دوازدهه، خونریزی گوارشی و انسداد گوارشی است .
دستگاه گوارش گاو در برگيرنده :
..
- دهان (دندان ها، زبان و غدد بزاقي)
- حلق
- مري
- معده چهار قسمتي شامل :
• شكمبه Rumen
• نگاري Reticulum
• هزارلا Omasum
• شيردان Abomasums
- روده باريك شامل:
• دئودنوم Duodenum
• ژژنوم Jejunum
• ايليوم Ileum
- روده فراخ شامل :
• روده كور Cecum
• كولنColon
• راست روده Rectum
- جگر
- پانكراس (لوزالمعده)
..
نسبت قسمت هاي مختلف دستگاه گوارش در نشخواركنندگان جوانبالغ
قسمت هاي گوارشي گوساله تازه متولد شده گاو بالغ
شكمبه 25 80
نگاري 25 6
هزارلا 10 3
شيردان 40 11
- لب ها
نسبتاً متحرك
نقش مهمي در انتقال غذا به دهان ندارد.
..
- زبان
دراز، نيرومند، متحرك و سفت
بهآساني پيرامون علوفه و ديگر خوراك ها مي پيچد.
گاو به كمك دندان ها و آرواره هاغذا را به دهان مي كشد.
...
- دهان
فعاليت هاي دهان :
• مصرف آب
• برداشت خوراك
• مخلوط كردن خوراك
• ترشح بزاق
• مرطوب سازي موادخوراكي با ترشح بزاق
• بلع مواد خوراكي، آب و بزاق
• انجام عمل نشخوار
• كاهش اندازه ذرات مواد خوراكي طي فعاليت جويدن دام
..
- دندان ها
32 عدد دندان هميشگي در گاوبالغ
20 عدد دندان شيري در گوساله
آرواره بالا دندان نيش ندارد.
آروارهبالا سكويي دنداني دارد با بافت پيوندي سخت كه روي آن با بافت پوششي شاخي پوشيدهشده.
فرمول دندان هاي شيري و هميشگي
تمام دندان هاي شيري تقريباً تا 2 هفتگي پديدار ميشوند.
..
- بزاق
گاو بالغ در هرروز حدود 200 ليتر بزاق توليد مي كند.
كمترين ميران بزاق در زماني است كه غذا به پايان رسيده و حيوان درحال استراحتاست.
..
نقش بزاق:
• مرطوب سازي خوراك، آسان سازيجويدن و تسهيل عبور به قسمت هاي پائين تر دستگاه گوارش
• ايجاد محيط آبي مناسببراي رشد باكتري ها و هضم خوراك
• نقش بافر براي درصد خنثي نگه داشتن pH شكمبه (بافرهاي بزاق نظير فسفات، بي كربنات، اسيدهاي توليدي ميكرو ارگانيسم هاي شكمبه راخنثي مي سازند)
......
عوامل مؤثر بر ترشح بزاق :
• تحريك فيزيكي دهان حين مصرف
• كشش مري حين بلع
• تحريك زبان طي مصرف خوراك يا نشخوار
• فقدان اكسيژن كهدر حين مصرف خوراك به علت كاهش تنفس رخ مي دهد.
• افزايش فشار گاز در شكمبه
• مصرف مواد علوفه اي با اندازه ذرات بلند
غدد اصلي ترشح كننده بزاق:
• بنا گوش Parotid
• زير آرواره اي Sub maxillary
• زير زباني Sublingual
..
- مري
طول 105 سانتي متر
از حلق تاشكمبه
مواد خوراكي به همراه بزاق با حركات ماهيچه اي مري از دهان به شكمبهمنتقل مي شوند. در موقع نشخوار از شكمبه به دهان منتقل مي شوند.
حركات وروديشكل ناشي از انقباضات عضلات مجاري گوارشي مي باشند كه موجي بوده و باعث اعمال فشاربه مواد خوراكي در طول لوله گوارش مي گردند.
..
- شكمبه
بزرگترين بخش معده نشخواركنندگانكه حجمي معادل 40 تا 50 ليتر دارد.
شكمبه بوسيله پرده هاي ماهيچه اي عرضي بهنام پيلار به يك ناحيه جلويي و يك ناحيه پشتي، يك ناحيه شكمي و دو ناحيه بين تقسيممي شوند.
به كمك فعاليت ديواره ماهيچه اي شكمبه، محتويات آن با حركات چرخشي،جابجا شده و به خوبي آميخته مي شود.
پرزهاي ديواره شكمبه كه نزديك به 1cm طولدارند، سطح جذب را افزايش داده و سبب گرم شدن مواد مي شوند.
شكمبه از ديافراگمتا ناحيه لگن سمت چپ حفره شكمي را پر مي كند.
شكمبه يك محيط تخميري مداوم است.
..
خصوصيات شكمبه:
• اسيديته آن در بين 6 تا 9است.
• محيط تخميري مداوم بزرگ آبي
• اداره ميكروارگانيسم هاي بي هوازي (باكتري ها، پروتوآزها، قلرچ ها و باكتريوناژها)
• محيط كشت ميكروبي با سرعتعبور معين براي بخش مايع و جامد.
• دماي ثابت در دامنه c°38 و c° 42
• فشاراسمزي ثابت و در حدود 240 تا 300 ميلي اسمز
• 65% كل حجم دستگاه گوارش
• محتويات شكمبه حدود 10 تا 20 درصد ماده خشك دارند.
• در هر دقيقه بيش از 2 بارمنقبض مي شود كه سبب مخلوط شدن ميكروب هاي شكمبه با مواد خوراكي و انتقال موادخوراكي ريز به نگاري و شيردان مي شود.
• در شكمبه حدود 30 تا 50 ليتر در ساعتگازهاي متان و دي اكسيد كربن توليد و با آروغ زدن دفع مي شود.
...
- نگاري
نگاري و شكمبه كاملاً از هم مجزانيستند (با يك ديواره كوتاه)
سطح دروني داراي بافت لانه زنبوري است.
عملكردنگاري ذخيره كردن مواد براساس اندازه آن هاست تا قطعات بزرگتر براي هضم بيشتر بهشكمبه برگرداند.
اشياء و اجزاء سنگين و خارجي در نگاري تجمع مي يابند.
دردرون نگاري شياري وجود دارد كه بين مري و هزارلا قرار دارد و به نام ناودان مريمعروف است.( اهميت اين بخش در گوساله مي باشد.)
تفكيك ذرات در نگاري براساس جرمحجمي آن ها است.
ذرات با جرم حجمي كمتر ترجيحاً در داخل شكمبه به عقب بر ميگردند و مواد با جرم حجمي بيشتر در نگاري مي مانند و شانس بيشتري براي خروج از پيشمعده دارند.
...
- هزارلا
مواد خوراكي پس از گذشتن ازشكمبه و نگاري وارد هزارلا مي شوند.
هزارلا از تعداد زيادي لايه ( برگ مانند) تشكيل شده است.
نقش لايه هاي هزارلا در افزايش سطح جذب به ويژه براي آب ميباشند.
هزارلا 70-60 درصد آبي كه به آن وارد مي شود را جذب مي كنند كه تقريباًبرابر 100 ليتر آب در روزخواهد بود.
وجود هزارلا الزامي نيست (شتر و لاماهزارلا ندارند.)
گنجايش هزارلا حدود 20 ليتر است.
...
- شيردان
بخش انتهايي معده نشخواركنندگانمعروف به معده حقيقي
بافت آن مي تواند شير معده را توليد كند.
شيردان اسيدهيدروكلريد HCl ترشح مي كند.
محيط شيردان اسيدي است pH=2
شيردان آنزيم همترشح مي كند.
رنين در حيوانات جوان ترشح شده و باعث لخته و غليظ شدن شير ميشود.
شيردان گاو نزديك به 15 ليتر گنجايش دارد.
...
- نشخوار
گاوها 7 تا 10 ساعت از روز را جهت نشخوار سپريمي كنند.
مراحل نشخوار عبارتند از:
1) برگشت مواد خوراكي بلع شده در دهان
از طريق حركات دودي معكوس كه مواد خوراكي را از طريق مري به دهان هدايت مي كند.
2)دوباره جويدن خوراك
مواد خوراكي بيشتر و كامل تر جويده ميشوند.
3)بلع
بلع مجدد مواد خوراكي كاملاً جويده شده.
4)آروغ زدن
...
اهميت نشخوار
• افزايش ترشح بزاق
• افزايش هضم فيبر از طريق كاهش اندازه ذرات مواد خوراكي و افزايش سطح هضمي آن هاصورت مي گيرد.
• افزايش بازدهي استفاده از منابع علوفه اي
• جلوگيري ازابتلا به بيماري هاي متابوليكي نظير اسيدوز حاد و تحت باليني
• افزايش درصدچربي شير
..
- روده باريك
از دئودنوم، ژرژنوم و ايليوم تشكيل شده است.
محتويات شيردان كهشامل مواد خوراكي است كه به طور جزئي هضم شده و به همراه مواد گوارشي كيموس ناميدهمي شوند.
از شيردان به روده باريك راه مي يابند.
ميانگين طول روده باريك 40متر است كه ظرفيتي حدود 38 ليتر دارد.
روده باريك پرزهايي فراواني دارد كه سطحرا افزايش مي دهند.
حركات دودي روده عامل به حركت در آوردن محتويات روده ميباشند.
..
- روده بزرگ
از دو قسمت روده كور و كولن تشكيل شده
عملاصلي روده بزرگ جذب آب و ذخيره وشكل دهي مواد زائد است.
اگر چه روده بزرگ محلعمده هضم و جذب نيست. ولي جمعيت زيادي از ميكروارگانيسم ها در آن به سر مي برند.
ميكروارگانيسم هاي روده بزرگ مواد مغذي موجود را تخمير و مانند ميكروارگانيسمهاي شكمبه توليد اسيد چرب فرار و پروتئين ميكروبي مي كنند.
اسيدهاي چرب فرارتوليد شده در روده بزرگ مي توانند جذب شده و مورد استفاده قرار گيرند.
پروتئينميكروبي توليد شده در روده بزرگ فابل جذب نيست و از طريق مدفوع دفع مي شود.
باکتری اشریشیا کولای از گلوکز تغذیه میکند و در غیاب گلوکز از لاکتوز هم به عنوان منبع انرژی استفاده میکند. این باکتری در دستگاه گوارش ما زندگی میکند. وقتی یک محصول لبنی میخوریم دی ساکارید لاکتوز در دسترس باکتری ا.کلای قرار میگیرد. در این هنگام با ساختن آنزیمهای لازم که برای جذب و تجزیه لاکتوز هستند از این قند به عنوان منبع انرژی استفاده میشود.
ویژگیهای مهم این باکتری:
بزرگترین عامل عفونتهای ادراری است.(حدود ۸۵٪)
دومین باکتری از لحاظ فراوانی در روده است.(بعد از باکتروئیدس)
شاخص آلودگی آب شهری به فاضلاب است.
فلور روده :
اشریشیا کُلای معمولا جزء فلور نرمال روده میباشد و در در روده بزرگ انسان به فراوانی یافت میشود .
بیماریزایی:
اغلب تیپهای این باکتری در روده بیماریزا نیستند ولی برخی از تیپهای آن مانند تیپهای (Enterotoxigenic E. coli (ETEC با تولید سم و تیپهای (Enteropathogenic E. coli (EPEC با آسیب مستقیم و تیپهای (Enteroinvasive E. coli (EIEC) با تهاجم بافتی میتوانند ایجاد اسهال بنمایند . اسهال اغلب خفیف است ولی در تیپهای مهاجم تر مانند (EHEC) میتواند خونی باشد. مهمترین عامل اسهال مسافران اشرشیاکلی (به خصوص تیپهای (ETEC) میباشد . البته باکتریهایی مانند شیگلا و کامپیلو باکتر نیز میتوانند عامل اسهال مسافران باشند . درکودکان زیردوسال ایزوله کردن آن ازمدفوع ارزش تشخیصی دارد. اسهال مسافران اغلب نیازی به درمان آنتی بیوتیکی ندارد و فقط باید اتلاف آب و الکترولیت را جبران نمود وکمتر از یک هفته بهبود مییابد. ولی در موارد شدید از کینولونها مانند سیپروفلوکساسین و نالیدیکسیک اسید میتوان استفاده کرد. گونههای اشریشیا کلی در خارج از روده مثلا در مجاری ادراری ، ملتحمه و ... نیز میتوانند بیماریزا باشند.
کاربرد در ژنتیک:
اشریشیاکلای نخستین جانداری که باروشهای مهندسی ژنتیک مورد دست ورزی ژن قرار گرفت، در DNA حلقوی این باکتری باز گوانین (G) بیشتر از سایر بازها حضور دارد.
نحوه استفاده از اشریشیا کلی در ژنتیک مولکولی:
تعداد باکتریهای اشریشیا کلی حاوی پلازمید مورد آزمایش در اثر تکثیر باکتریایی زیاد میشود و در نتیجه تعداد پلازمیدهای کپیشده در باکتریها نیز افزایش مییابد به این دلیل در ژنتیک مولکولی از این نوع باکتری بسیار استفاده میشود. برای این منظور با استفاده از روش همتاسازی مولکولی سکانس موردنظر را وارد پلازمید میکنند و سپس پلازمید مورد نظر را با روش شوک گرمایی وارد باکتریهای اشریشیا کلی میکنند. پس از تکثیر این باکتریها روی پلاک حاوی آنتیبیوتیک و ال.ب. (L-Broth) و قرار دادن پلاک حاوی باکتری در ۳۷ درجه سانتیگراد (معمولا حداقل به مدت ۱۲ ساعت) با استفاده از روشهای miniprep, midiprep, maxiprep (بستگی به مقدار دیانای مورد نیاز برای آزمایش دارد) دیانای موجود در باکتری اشریشیا کلی را از آن خارج میکنند و سپس از آن در انتقال به داخل سلولها (transfection) و ... استفاده میشود.
سرطان لوزالمعده یا سرطان پانکراس بیماری پیشروندهای است که باعث اختلال در کار لوزالمعده میگردد. بیش از ۹۰ درصد از سرطانهای لوزالمعده از سلولهای مجاری لوزالمعده که مسئول انتقال آنزیمهای گوارشی به دوازدهه (اولین بخش روده باریک) است، سرچشمه میگیرد، به طوری که دو سوم تومورهای مجرا در سر و یک سوم بقیه در تنه و دم لوزالمعده ایجاد میشوند. این سرطانها اغلب به وسیله بافتهای ملتهب لوزالمعده احاطه میشوند، به طوری که در تشخیص لوزالمعده ایجاد مشکل میکنند. تومورهای لوزالمعده میتوانند باعث انسداد مجرای صفراوی شوند و موجب بیماری زردی گردند. سرطان پانکراس اغلب بدخیم است.
سرطان لوزالمعده در تمامی گروههای سنی، از جوان ۱۵ ساله گرفته تا سالمند ۹۰ ساله دیده میشود اما بیشترین شیوع آن در سنین ۵۵ تا ۸۵ سالگی است. علت واقعی بروز این سرطان هنوز شناخته شده نیست، ولی مشاهده شده که سیگار میتواند احتمال بروز سرطان پانکراس را افزایش دهد. مطالعات نشان میدهد که غذاهای پُر چرب نیز در ایجاد این سرطان نقش دارند.
سلولهای سرطانی اغلب به بافتهای اطراف، غدد لنفاوی لوزالمعده و کبد گسترش مییابند. گاه سلولهای جزایر لانگرهانس (مجموعهای از سلولهای متمرکز در لوزالمعده که وظیفه شان تولید هورمونهای مختلف است) سرطانی میشوند، ولی بیشتر تومورهای این سلولها خوش خیم هستند. تومور سلولهای این جزایر وقتی ترشح کننده هورمون باشند، تومور فعال نامیده میشوند. در صورتی که تومور، ترشحکننده انسولین باشد، موجب ترشح مقادیر زیاد انسولین میشود و علایم هیپوگلیسمی (کاهش قند خون) را ایجاد میکند. البته باید توجه داشت که علل مختلفی بجز سرطان نیز میتوانند باعث کاهش قند خون شوند. به ندرت تومورهای لوزالمعده هورمونهای دیگری مثل گاسترین یا VIP را ترشح میکنند که باعث زخمهای شدید در معده و دوازدهه (سندروم زولینگر الیسون) و یا اسهال شدید شبه وبا (سندرم ورنر موسیون) میشوند.
تومورهای غیرفعال نمیتوانند مقادیر زیاد انسولین که سبب افت قند خون شود را تولید کنند. این نوع سرطان لوزالمعده گرچه بسیار نادر است، ولی اغلب نسبت به سرطانهای مجرا، احتمال بیشتری برای بهبود دارد.
کارکرد لوزالمعده
لوزالمعده یک غده صورتی رنگ است که درست در پشت معده قرار گرفتهاست. سر این غده در خم دوازده (اولین قسمت روده باریک) قرار گرفته و تنه و دم آن تا نزدیک طحال کشیده شدهاست. لوزالمعده پشت بسیاری از ارگانهای شکمی قرا گرفته، بنابراین دسترسی به آن مشکل میباشد.
لوزالمعده به دو فرآیند اصلی کمک میکند: هضم غذا و تنظیم قند خون. برای انجام این فعالیتها، دو دسته از مواد شامل آنزیمهای هضم کننده و هورمونها که شامل انسولین نیز میباشد، از آن ترشح میشود. سلولهایی که آنزیمهای گوارشی میسازند، در دستههایی به نام آسینی قرار گرفتهاند که ترشحات خود را از طریق مجرای پانکراس به دوازده میریزند. این مجرا با مجرایی که صفرا را از کبد میآورد به دوازده باز میشود.
سلولهایی که هورمونها را میسازند، به صورت دستههایی از سلول که به آنها جزایر لانگرهانس میگویند، قرار دارند. این جزایر شامل سلولهایی هستند که هورمونهای انسولین و گلوکاگون را به داخل خون ترشح میکنند. نقش این هورمونهای کنترل سوخت و ساز قندها میباشد. انسولین با تحریک سلولهای بدن برای سوزاندن قندها و بهدست آوردن انرژی، سطح قند خون را پائین میآورد و گلوکاگون اثر معکوس دارد. این هورمون با تحریک کبد برای آزاد کردن قند به داخل خون، باعث افزایش قند خون میشود.


















 آمار
وب سایت:
آمار
وب سایت: