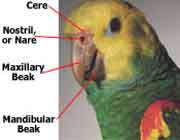
سوراخ های خارجی بینی Nostrils که روی منقار قرار دارد به سوراخ های داخلی بینی ارتباط پیدا می کنند. سوراخ های داخلی بینی Internal nares در بالای حفره ی دهانی واقع شده اند. در گلو و پشت زبان چاکنای Glittes و خشکنای (حنجره) Lavynx وجود دارد. چاکنای منفذ شکاف مانندی است که در سقف حلق جای گرفته است. خشکنای به لوله ی هوایی قابل خمیدگی به نام نای Trachea و از طریق آن با شش ها Lung ارتباط دارد. دیواره ی نای از حلقه های غضروفی تشکیل شده که باعث محکم شدن و مقاومت آن می گردد. نای به پایین گردن تا سوتک Voice box یا خشک نای زیرین (سیرنکس) Cyuinx یا عضو تولید صدا که ماهیچه ای است. صدایی که پرندگان تولید می کنند در اثر فشار هوایی است که با فشار از بین غشاء های موجود در دیواره سیرنکس عبور می نماید. خشکنای زیرین مانند نی به لرزه در آمده و می تواند به اندازه های مختلف کشش یابد و نوت های گوناگون ایجاد کند. از خشکنای زیرین نایژه ی کوتاهی Branchus به هریک از شش ها می رود. شش های پرندگان کوچک و سخت بوده و تقریبا غیر قابل ارتجاع یا کشش است. (خاصیت الاستیک ندارد) و به وسیله یبافت همبند در بخش پشتی قفسه ی سینه ی جانور به دنده ها مهره ها چسبیده است. از شش های پرندگان چندین کیسه ی هوا منشعب می شود که دیواره ی نازکی دارند و مابین برخی از اندام های داخلی، فضاهای پیرامون مهره های گردن و حفره های استخوان بزرگ کشیده می شود. شش ها به دنده ها چسبیده اند و در نتیجه ی حرکات مختصر ماهیچه های بین دنده ای، حرکت استخوان جناغ به سوی پایین و خم شدن دنده ها از اطراف باز می گردند. به این ترتیب هوا به داخل حفره های شش کشیده شده و در اثر انقباض مختصر فقسه سینه به خارج بر می گردد. به هنگام دم هوا به طرف نایژک ها و به داخل کیسه های هوایی هجوم آورده و سپس در بازدم در جهت عکس خارج می شود. این جریان تند هوا در شش ها و کنار مویرگ های ششی نشان دهنده ی اینست که پرندگان چگونه قادرند با وجود شش های کوچک و متراکم خود، زندگی و فعالیت کنند در حالی که می دانیم پرندگان به علت دمای زیاد بدن و فعالیت شدید زندگی از همه ی جانوران نیاز تنفسی بیشتری دارند. کیسه های هوایی نقش مهم و اساسی در انتقال دمای ناشی از انقباض ماهیچه ای، متابولیسم و سایر فعالیت های عضلانی به خارج را ایفا می کنند. در آزمایشات گوناگون دیده شده که چنانچه کیسه های هوایی از بدن پرنده برداشته شود، باز هم قادر به تنفس خواهد بود. و با وجود آنکه دمای بدن بالا می رود، به زندگی ادامه خواهد داد. ولی چنانچه اتصال هر دو شش را از دنده ها جدا کنند پرنده خیلی زود خواهد مرد. جالب است بدانیددستگاه تنفسی پرندگان








.gif)
مهدی معطی، داود بلون علوم آزمایشگاهی 
آب علاوه بر این که حلال مناسبی جهت انتقال ترکیبات مختلف در داخل و خارج سلول است، در تنظیم دما و pH مایعات بدن نیز نقش مهمی را ایفا می کند. آب به میزان ناچیزی هادی جریان الکتریسته است؛ چون به مقدار کم به یون تبدیل می شود.
اسید و باز
۱- تعریف برونشتد و لوری: اسید دهنده پروتون و باز گیرنده پروتون است.
۲- تعریف لوئیس: اسید گیرنده الکترون و باز دهنده الکترون است.
۳- تعریف آرنیوس: در محلول های آبی، اسید تولید H+ و باز تولید OH- می کند.
بافر (تامپون)
محلولی است که از یک اسید ضعیف و باز مزدوج آن (نمک آن اسید) تشکیل می شود که در برابر تغییرات pH مقاومت می کند.
متابولیسم آب در بدن
آب از مهم ترین ترکیبات حیاتی در بدن انسان می باشد. در یک فرد بالغ به طور متوسط ۶۰% وزن بدن را آب تشکیل می دهد که این مقدار با چربی موجود در بدن نسبت عکس دارد؛ به طوری که در افراد چاق، درصد آب بدن کمتر و در افراد لاغر، بیشتر است. با افزایش سن، درصد آب بدن کاهش می یابد. درصد آب موجود در بافت عضلانی از همه بافت ها بیشتر و در بافت چربی از همه بافت ها کمتر می باشد. درصد آب بدن مردان بیش از زنان است.
جذب روده ای، موجب تغییرات سریع در ترکیبات پلاسما می شود ولی آب میان بافتی، مانع از تاثیر مستقیم این تغییرات بر روس سلول ها می گردد.
حجم آب میانب افتی در ادم (خیز)، افزایش یافته، در حالت دهیدراتاسیون کاهش می یابد. این تغییرات باعث ثابت ماندن حجم آب داخل سلولی و پلاما می گردد.
روش های تعیین حجم آب بدن
۱- تعیین حجم آب تام
این عمل با تزریق ترکیباتی مانند آب سنگین (اکسید دوتریوم) با آب رادیواکتیو (اکسید تریتیوم) و سپس نمونه برداری از خون و تعیین میزان رقت اولیه، صورت می گیرد.
این ترکیبات از دیواره عروق عبور کرده، در تمام بدن انتشار می یابند ولی در بدن متابولیزه
نمی شود و دفع کلیوی آن ها نیز به کندی صورت می گیرد.
۲- تعیین حجم آب پلاسما
این عمل با تزریق ترکیباتی مانند آلبومین رادیواکتیو، گلبول قرمز رادیواکتیور و سپس نمونه برداری از خون و تعیین میزان رقت ماده اولیه، صورت می گیرد.
این ترکیبات قادر به عبور از دیواره عروق نیستند.
در آزمایشگاه خون شناسی؛ تغییرات درصد حجم آب پلاسما را توسط هماتوکریت تعیین
می نمایند (هماتوکریت: درصد حجم گلبول قرمز نسبت به حجم کل خون).
۳- تعیین حجم آب فضای خارج سلولی
این عمل با تزریق «اینولین» و سپس نمونه برداری از خون و تعیین میزان دقت ماده اولیه، صورت می گیرد.
اینولین از دیواره عروق عبور کرده، ولی نمی تواند از غشاء سلول عبور نماید و در بدن متابولیزه نمی شود و دفع کلیوی آن نیز کند می باشد.
۴- تعیین حجم آب داخل سلولی
میزان آب داخل سلولی تقریبا برابر با اختلاف آب تمام بدن و آب خارج سلولی است.
فشار اسمزی
هر گاه دو محلول با غلظت های متفاوت را توسط غشای نیمه تراوا از یکدیگر جدا سازیم، به طوری که مولکول های جسم محلول، قادر به عبور از غشاء نباشند، مولکول های آب از یک طرف غشاء به طرفی که غلظت جسم محلول بیشتر است، کشیده می شوند و فشاری ایجاد
می کنند که آن را فشار اسمزی می نامند. این فشار، برابر فشاری است که اگر جسم حل شده به صورت گاز می بود می توانست، در حجم اشغال شده توسط محلول، همان فشار را ایجاد کند.
عوامل تنظیم کننده حجم آب داخل سلولی، بین سلولی و پلاسما
عامل اصلی تنظیم حجم آب در این «سه» فضا، فشار اسمزی می باشد. فشار اسمزی مایعات بدن به ترتیب ناشی از عوامل زیر است:
۱- الکترولیت ها (کاتیون ها و آنیون ها)
۲- ترکیبات آلی با وزن مولکولی زیاد (پروتئین ها)
۳- ترکیبات آلی با وزن مولکولی کم (گلوکز، اوره، و…)
- الکترولیت ها چون به مقدار زیاد در مایعات بدن وجود دارند، مهم تر از «۲» گروه دیگر می باشند.
- فشار اسمزی کل پلاسما به فشار اسمزی تک تک ترکیبات بستگی دارد.
- Na+ و Cl- به ترتیب از مهم ترین کاتیون ها و آنیون های خارج سلولی (آب میان بافتی و پلاسما) می باشند.
- K+ و پروتئین ها (Pr-) و فسفات ها (H2PO4-/HPO42-) از مهم ترین کاتیون ها و آنیون های داخل سلولی می باشند.
به طور کلی در پلاسما، مجموع غلظت آنیون ها برابر مجموع غلظت کاتیون ها می باشد و این مقدار در حدود ۱۵۵ میلی اکی والان در لیتر ۱۵۵ است. ترکیب شیمییایی مایع داخل سلو.لی با مایع خارج سلولی متفاوت است.
پروتئین های خون بیشتر از غلظت پچروتئین های مایع بین سلولی می باشد. این اختلاف فشار در حدود ۲۴ میلیمتر جیوه (mmHg) است، چنان چه غلظت پروتئین های خون کاهش یابد، ادم ایجاد می شود.
فشار انکوتیک( فشار اسمزی موثر یا فشار کلوییدی) به فشار ایجاد شده در اثر پروتئین های پلاسما گفته می شود.
فشار هیدرواستاتیک
به فشار ایجاد شده در اثر ضریان قلب گفته می شود.
- تبادلات ترکیبات مختلف بین پلاسما و فضای بین سلولی به فشار انکوتیک، فشار هیدرواستاتیک و پدیده انتشار در این فضاها بستگی د ارد.
- ثابت نگه داشتن فشار اسمزی برای سلامتی بدن ضروری است، چون در اثر تغییرات آن عارضه ادم به وجود می آید.
دفع آب از بدن
روزانه حدود ۵/۲ لیتر آب از راه های گوناگون از بدن رفع می گردد:
۱- کلیه ها (ادرار)
۲- روده ها (مدفوع)
۳- ششها (بازدم)
۴- پوست (الف- تعریف، ب- تبخیر غیرمحسوس)
- اسهال، استفراغ و خونریزی منجر به از دست رفتن آب بدن می شود.
احتیاج روزانه بدن به آب
مقدار آب مصرفی روزانه، برابر با مقدار آب دفعی توسط بدن می باشد. بدن در هر شبانه روز به ۵/۱ تا ۵/۲ لیتر آب نیاز دارد که از طریق تغذیه و واکنش های متابولیک در بدن تامین می شود.
کنترل تعادل آب و الکترولیت ها در بدن
کلیه ها به طور عمده نقش مهمی در ایجاد تعادل آب و الکترولیت های بدن دارند؛ به طوری که ۹۹% آبی که وارد آن ها می شود، دوباره باز جذب می گردد. در لوله های خمیده نزدیک حدود ۸۵% آب باز جذب می گردد. بازجذب آب همراه یون های Na+ و Cl- توسط سیستم فعال پمپ سدیم صورت می گیرد. در لوله های خمیده دور که محل عمده کنترل مکانیسم دفع مواد از راه کلیه می باشد، حدود ۱۴% آب بازجذب می شود. بازجذب در لوله های خمیده توسط سیستم رنین- آنژیوتانسین صورت می گیرد. هورمون های آلدوسترون و ADH (وازوپرسین= آنتی دیورتیک) نقش موثری در این سیستم دارند. آلدوسترون در لوله های دور، باز جذب یون Na+ را به عهده دارد. ترشح این هورمون توسط سیستم رنین- آنژیوتانسین کنترل می شود.
هورمون ADH، بازجذب آب را در لوله های دور کلیوی به عهده دارد. این هورمون قابلیت نفوذپذیری لوله های خمیده دور را نسبت به آب افزایش می دهد و در نتیجه، بازجذب آب براساس فشار اسمزی صورت می گیرد.
کاهش فشار خون موجب ترشح آنزیم رنین می شود که این آنزیم باعث تبدیل آنژیوتانسینوژن به آنژیوتانسین I می گردد. آنژیوتانسین I توسط آنزیم پپتیداز به آنژیوتانسیت II فعال تبدیل می شود. آنژیوتانسین II موجب ترشح هورمون آلدوسترون و انقباض عروق خونی می گردد. ترشح آلدوسترون هم چنین توسط هیپرکالمی (افزایش پتاسیم خون) و هیپوناترمی (کاهش سدیم خون) نیز کنترل می شود.
اختلالات ناشی از متابولیسم آب و الکترولیت ها
اختلال در دفع آب و الکترولیت ها به صورت اختلال هورمونی و یا غیرهورمونی می باشد. اختلالات غیرهورمونی در خونریزی های شدید، اسهال، استفراغ و… و اختلالات هورمونی در پرکاری و یا کم کاری غدد فوق کلیوی و یا اختلال در هیپوفیز و هیپوتالاموس دیده می شود.
۱- بیماری آدیسون
ناشی از کم کاری قسمت قشری غدد فوق کلیوی می باشد که موجب کاهش ترشح آلدستورن می گردد.
- آلدسترون باعث بازجذب Na+ و دفع K+ می شود.
کم کاری قشر آدرنال غلظت آلدوسترون بازجذب Na+ و آب و باز جذب K+ در کلیه ها دفع Na+ و آب و دفع K+ از طریق ادرار.
۲- کوشینگ
سندرم کوشینگ ناشی از پرکاری قسمت قشری غدد فوق کلیوی است، ولی بیماری کوشینگ ناشی از افزایش ترشح ACTH می باشد.
ACTH با آدرنوکورتیکوتروپیک هورمون که توسط هیپوفیز قدامی ترشح می شود، محرک قشمت قشری غدد فوق کلیه است.
پرکاری قشر آدرنال غلظت آلدوسترون بازجذب Na+ و آب و باز جذب K+ در کلیه ها دفع Na+ و آب و دفع K+ از طریق ادرار.
۳- دیابت بی مزه
ناشی از کاهش ترشح ADH از هیپوفیز خلفی می باشد که در ضایعات هیپوتالاموس یا هیپوفیز دیده می شود.
تنظیم غلظت یون پتاسیم
پتاسیم در تنظیم فشار اسمزی و انقباضات عضلانی نقش دارد. کنترل غلظت K+ در کلیه ها با دفع و بازجذب K+ در لوله های دور کلیوی و در سطح بافت ها با ورود و خروج K+ از سلول به مایع میان بافتی، صورت می گیرد.
هیپرکالمی
بالا بودن غلظت یون K+ را در خون هیپرکالمی گویند که در نارسایی کلیوی و برخی از بیماری های قلبی دیده می شود.
درمان هیپرکالمی
تزریق بی کربنات سدیم (NaHCO3)
تزریق HCO3 غلظت H+ در خون ایجاد آلکالوز برای جبران خروج H+ از سلول و ورود به خون جهت حفظ تعادل یونی در سلول خروج K+ از خون و ورودی به سلول غلظت K+ در خون.
تنظیم pH خون و مکانیسم های دفاعی بدن در مقابل تغییرات pH
pH خون و مایعات بدن در اثر عوامل مختلف تغییر می کند. بدن به کمک عوامل تنظیم کننده دقیقی (الف- سیستم بافری خون، ب- ریه ها، ج- کلیه ها) در برابر این گونه تغییرات، مقاومت می کند.
الف- سیستم بافری خون
به طور طبیعی pH خون بین ۳/۷ تا ۵/۷ متغییر می باشد.
آلکالوز: افزایش pH به بیش از ۵/۷ را گویند.
اسیدوز: کاهش pH به کمتر از ۳/۷ را گویند.
اگر pH خون به کمتر از ۸/۶ و یا بیشتر از ۸/۷ برسد، خطر مرگ به دنبال دارد. سیستم های بافری که در خون وجود دارند، مانع تغییرات pH می شوند.
به طور عمده ۴ سیستم بافری در خون وجود دارد:
۱- بافر بیکربنات
مهم ترین بافر خون می باشد. در حالت طبیعی در خون نیست برقرار است.
در صورت ورود ترکیبات اسیدی و یا بازی این بافر به صورت زیر عمل می کند:
دفع ریوی :ورود ترکیبات اسیدی
دفع کلیوی :ورود ترکیبات قلیائی
۲- سیستم هموگلوبین- اکسی هموگلوبین
دومین سیستم تامپونی خون می باشد که در گلبول های قرمز وجود دارد.
:نزدیک حباب های ریوی
:نزدیک بافت ها
۳- پروتئین ها
پروتئین های پلاسما، بافر دیگر خون هستند و چون pH ایزوالکتریک آن ها کمتر از pH پلاسما است، در خون دارای بار منفی می باشند. این سیستم به دلیل غلظت کم، بافر مهمی در خون محسوب نمی شود، ولی به دلیل غلظت بالای آن در داخل سلول، مهم ترین سیستم بافری سلول می باشد.
۴- فسفات های دی بازیک (HPO42-) و مونوبازیک (H2PO4)
نقش مهمی در دفع ترکیبات اسیدی توسط ادرار دارند. بنابراین عمل آن ها در کلیه ها مهم تر از فعالیت آن ها در پلاسما می باشد.
(دفع از طریق ادرار) فرم مونوبازیک فرم دی بازیک: ورود ترکیبات اسیدی
(دفع از طریق ادرار) فرم دی بازیک فرم مونابازیک: ورود ترکیبات قلیایی
چون pK، ریشه فسفات برابر ۷ (نزدیک به pH فیزیولوژیک) است، این سیستم قویترین بافر در pH خون محسوب می گردد؛ ولی به علت غلظت کم آن در پلاسما عملا نقش مهمی را به عهده ندارد. بافر فسفات (H2PO4-/HPO42-) قویترین بافر داخل سلولی می باشد.
ب- تنظیم pH توسط ریه ها
ریه ها توسط دفع pH, CO2 خون را تنظیم می کنند. CO2 حاصل از کاتابولیسم سلولی از بافت محیطی به رگ ها منتقل شده، وارد گلبول قرمز می گردد. در گلبول قرمز CO2 با H2O ترکیب شده، تولید اسید کربونیک (H2CO3) می کند.گ این واکنش توسط آنزیم انیدرازکربونیک کاتالیز می شود. اسید کربونیک حاصل خود به خود به یون های H+ و HCO3-تفکیک می گردد. بیکربنات حاصل از تفکیک اسید کربونیک، وارد پلاسما گشته، برای ایجاد تعادل یونی، یون کلر (Cl-) از چلاسما وارد گلبول قرمز می شود. جابجایی یون کلر را «شیفت کلراید» نیز می نامند.
در مویرگ های مجاور بافت های محیطی به علت کمبود فشار اکسیژن قابلیت تفکیک HbO2زیاد می شود. از طرف دیگر بالا بودن غلظت، ۲، ۳-دی-فسفوگلیسیریک اسید (DPG) در نزدیک بافت ها منجر به رها شدن O2 به بافت ها می گردد. هموگلوبین در این حالت با H+ترکیب می شود. بیکربنات پلاسما توسط خون وریدی به ریه ها منتقل می شود و در نزدیک حباب های ریوی وارد RBC می گردد. با ورود بیکربنات به داخل RBC یون Cl- از RBC خارج می گردد و شیفت کلراید نیز برعکس مورد بالا دیده می شود.
در گلبول های قرمز نزدیک حباب های ریوی، فشار اکسیژن هوا بالا و نیز مقدار ۳،۲-دی فسفوگلسیریک اسید پایین است؛ لذا میل ترکیبی O2 با Hb افزایش می یابد. هموگلوبین در این حالت با O2 ترکیب می شود و H+ را آزاد می کند و مراحل عکس مورد بالا (گلبول های قرمز نزدیک بافت های محیطی)، صورت می گیرد.
H+ آزاد شده با HCO3- ترکیب شده و اسید کربونیک تولید می شود.
اسید کربونیک تولید شده، توسط «آنزیم انیدراز کربونیک» تفکیک می گردد و CO2 توسط بازدم دفع می شود. مقداری H2O نیز به علت کاهش فشار اسمزی (به دلیل شیفت کلراید به خارج از سلول) از گلبول های قرمز موجود در ریه ها خارج و وارد پلاسما می گردد.
- کوفاکتورآنزیم انیدراز کربونیک عنصر روی (Zn) است. این آنزیم توسط سیانید و استازولامید مهار می گردد.
- CO2 در خون به «سه» فرم انتقال می یابد:
۱- ۷۰% به صورت HCO3-
2- ۷% به صورت CO2 محلول
۳- ۲۳% به صورت کاربامینو هموگلوبین (ترکیب CO2 با هموگلوبین)
- افزایش عوامل زیر، باعث تجزیه اکسی هموگلوبین (HbO2) و آزاد شدن اکسیژن و کشیده شدن منحنی تجزیه اکسی هموگلوبین به سمت راست
می گردند:
۱- یون H+ (اثر بوهر)
۲- CO2
3- ۳،۳ دی فسفوگلیسیریک اسید (۲, ۳-DPG)
4- دما
ج- تنظیم pH توسط کلیه ها
کلیه ها با دفع یون H+ و بازجذب pH, HCO3- خون را تنظیم می کنند. هم چنین کلیه ها مسئول دفع K+ اضافی بدن و بازجذب یون های Na+ می باشند.
دفع یون H+
CO2 از طریق جریان خون، وارد کلیه ها گشته، در توبول های کلیوی، آنزیم انیدرازکربونیک، واکنش تشکیل اسید کربونیک را کاتالیز می کند. یون H+ ایجاد شده توسط کربونیک به صورت NH4+ یا NaH2PO4 از زریق ادرار دفع می گردد.
آمونیاک حاصل از کاتابولیسم سلولی سمی بوده، به صورت گلوتامین به کلیه ها، حمل
می گردد و آن جا در حضور آب و آنزیم گلوتامیناز تبدیل به اسید گلوتامیک و آمونیاتک
می شود. چون محیط کلیه ها مقداری اسیدی است، لذا آمونیاک به صورت (NH4+) دفع
می گردد.
۲- تشکیل یون دی هیدروژن فسفات
H+ در کلیه ها می تواند جانشین یون Na+ در ترکیب مونوهیدروژن فسفات دی سدیم گردد.
این عمل، منجر به یون H+ به صورت دی هیدروژن فسفات سدیم از طریق ادرار و بازجذب یون Na+ توسط کلیه ها می شود (بنابراین ادرار بیشتر حاوی فرم مونوبازیک فسفات است).
اختلالات ناشی از عدم تعادل اسید و باز در بدن
ریه ها و کلیه ها نقش مهمی در تعادل اسید و باز بدن دارند. در اختلالات تنفسی، دفع CO2توسط ریه ها مختل می شود و در اختلالات متابولیک غلظت HCO3- خون تغییر می کند. نسبت غلظت این دو ترکیب در خون به طور طبیعی می باشد.
در اسیدوز pH خون کاهش می یابد
در آلکالوز pH خون افزایش می یابد
در اختلالات غیرجبرانی pH خون تغییر می کند؛ ولی در موارد جبرانی، pH خون تغییر
نمی کند و اختلالات ایجاد شده، جبران می گردد. در موارد حاد و شدید، اختلالات به صورت غیرجبرانی و در موارد مزمن، اختلالات به صورت جبرانی می باشد.
اسیدوز تنفسی
به علت کاهش دفع ریوی CO2، غلظت آن در خون افزایش می یابد.
- در تهویه کم و ناقص، بیماری ذات الریه، مسمومیت با مرفین و احتقان ریه ها دیده
می شود.
اسیدوز تنفسی جبران نشده
برای جبران بازجذب HCO3- توسط کلیه ها افزایش یافته تا نسبت برقرار شود.
آلکالوز تنفسی
به علت افزایش دفع ریوی CO2 غلظت آن در خون کاهش می یابد.
- در تهویه زیاد، در هیجانات عصبی، ورزش های سنگین و مسمومیت با سالیسیلات دیده می شود.
pH خون غلظت CO2 خون دفع CO2
آلکالوز تنفسی جبران نشده
برای جبران، بازجذب HCO3- توسط کلیه ها کاهش می یابد تا نسبت برقرار شود (در اسیدوز متابولیک جبران شده غلظت CO2 و HCO3- خون کمتر از حد طبیعی
می باشد).
- در مسمومیت با «مونوکسیدکربن» به علت تشکیل کمپلکس پایدار HbCO، ظرفیت حمل اکسیژن توسط هموگلوبین کاهش می یابد، در نتیجه گلیکولیط سلولی به سمت تشکیل اسید لاکتیک کشیده می شود و اسیدوز متابولیک ایجاد می گردد.
آلکالوز متابولیک: غلظت HCO3- خون بالاتر از حد طبیعی می باشد.
- در استفراغ، مصرف داروها و غذاهای قلیایی مانند بیکربنات دیده می شود.
pH خون غلظت CO2 خون دفع CO2
برای جبران، دفع ریوی CO2 کاهش یافته تا نسبت برقرار شود (در آلکالوز متابولیک جبران شده، غلظت CO2 و HCO3- خون بیشتر از حد طبیعی است.
مسمومیت با سالیسیلات
در اثر مسمومیت با سالیسیلات در مراحل اولیه، دفع ریوی CO2 افزایش یافته، آلکالوز تنفسی ایجاد می شود؛ برای جبران، بازجذب HCO3- کلیوی کاهش می یابد. در اثر کاهش بیش از HCO3- اسیدوز متابولیک ایجاد می گردد.
انواع آلرژی
آلرژیها به دو مقوله بزرگ تقسیم می شوند که شامل آلرژیهای محیطی و آلرژیهای غذایی هستند. هر دو گروه این آلرژیها می توانند منجر به بروز آسم، برونشیت، رماتیسم مفصلی، دیابت، اگزما، سندروم خستگی مزمن، آب سیاه چشم، اختلالات مزاجی، مشکلات کلیوی، افزایش وزن، تپش قلب، حملات صرعی، افسردگی، فلج مغزی و "ام اس" شوند.
آلرژیهای محیطی: گرده گلهای مختلف، گرد و غبار خانگی، کرمهای پنیر، کپک قارچ و دود از جمله موادی هستند که بیشترین واکنشهای آلرژیکی را در بیماران برمی انگیزند.
آلرژیهای غذایی: غذاهایی که موجب بیشترین حالت آلرژی می شوند شامل گندم، شیر و فراورده های لبنی، سفیده تخم مرغ، گوجه فرنگی، سویا، بادام زمینی، شکلات، گوش ماهی و رنگهای خوراکی هستند.
دلایل بروز آلرژی
سیستم ایمنی بدن که در اثر استرس زیاد ضعیف شده باشد خطر ابتلا به آلرژی را افزایش می دهد. از دیگر فاکتورهایی که می توانند سیستم ایمنی را ضعیف کنند می توان به مصرف بیش از حد آنتی بیوتیکها، واکسیناسیون زیاد، قرصهای ضدبارداری و آلودگی زیست محیطی اشاره کرد.
همچنین در آلرژیهای غذایی استفاده از تنها یک رژیم غذایی و مصرف مکرر یک نوع غذای خاص می تواند در دراز مدت سیستم ایمنی را نسبت به آن ماده غذایی حساس کند و موجب بروز آلرژی شود.
پیشگیری از آلرژی
در اینجا به بررسی 10 قانون "ضد آلرژی" می پردازیم که که می توانند تا حد چشمگیری از بروز آلرژی فصلی بهار پیشگیری کنند.
1- استفاده از رژیم غذایی محتوی ویتامینهای گروه C، B و K
2- اجتناب از غذاهایی که دارای "رایحه های طبیعی" هستند. در میان موادی که در این گروه جای می گیرند می توان به عسل و گرده گلها اشاره کرد.
3- عدم استفاده از دارو بدون مشورت با پزشک. افرادی که از آلرژی رنج می برند بیش از دیگران به داروهای شیمیایی حساس هستند.
4- عدم استعمال دخانیات و دوری جستن از محیطهای ویژه افراد سیگاری، چرا که مخاطهای بینی و چشم می توانند تحریک شوند.
5- خوابیدن حداقل 8 ساعت در شب
6- تغذیه سه نوبت در روز
7- استراحت و دور شدن از کار حداقل به مدت یک ربع ساعت در زمانی که فرد احساس خستگی می کند
8- انجام فعالیتهای فیزیکی هفتگی
9- رسیدگی به کارهای شخصی در اوقات فراغت
10- عدم مبارزه با احساسات شخصی و بروز دادن احساسات در برقراری ارتباط با دیگران. درحقیقت احساسات سرکوب شده، استرسهای روحی و جسمی، زندگی بی نظم و ... فاکتورهایی هستند که سیستم ایمنی را خلع سلاح می کنند و موجب نفوذ بیشتر آلرژی می شوند.
از دارو هایی که میشه استفاده کرد میشه از لوراتادین که زیر مجموعه انتی هیستامینه استفاده کرد با این تفاوت که اگر ما از لوراتادین استفاده کنیم دیگر اثری از خواب آلودگی نمی بینیم و همچنین اگر حساسیت شدید شد اگر پزشک لازم دونست از آمپول LA استفاده میکنیم که این هم جز هیستامیناست
حساسیتهای فصلی در فصل در بهار یکی از شایع ترین بیماری هایی است که به صورت سالانه بر روی زندگی افراد بسیار زیادی تاثیر می گذارد. از نشانه های بروز این حساسیت می توان به : سوزش گوش و چشم ، آبریزش بینی و مشکلات پوستی اشاره کرد. در این مطلب قصد داریم تا شما را با راههایی به منظوره مقابله با این حساسیت آشنا کنیم. 1_ یکی از دلایل اصلی بروز حساسیت در فصل بهار حرکت گرده گل ها و درختان در محیط است که به کمک باد به نقاط مختلف حمل می شود. به منظور در امان ماندن از این گرده ها سعی کنید تا در زمانی که در منزل و یا محیط کار حضور دارید حتی المکان درب ها و پنجره ها را باز نگاه دارید. 2_ بر اساس تحقیقات به عمل آمده از سوی کارشناسان مشخص شده است که میزان گرده افشانی در صبح بیشتر از زمان های دیگر است و افرادی که دچار آلرژی فصلی هستند حتی المکان از بودن در فضای باز در این ساعات خودداری کنند. 4_ سعی کنید تا در صورت امکان هر شب یک بار دوش بگیرید. این دوش گرفتن باعث می شود تا گرد و غبار به عنوان عامل حساسیت از بین برود. 5_ سعی کنید تا با رعایت نظافت و تمیز کردن خانه به صورت منظم از تجمع گرد و غبار که می تواند به شدت یافتن نشانه های حساسیت کمک کند جلوگیری کنید. 6_ در زمانی که در حال حرکت با اتومبیل هستید شیشه های اتومبیل را بالا داده و سعی کنید تا از سیستم تهویه خودروی خود استفاده کنید. 7_ با وجود عمل به این توصیه ها ممکن است که شما همچنان با علائم حساسیت درگیر باشید. در این صورت به پزشک مراجعه کرده و از داروهای مناسب استفاده کنید.
3_ لباس های خود را به منظور دور ماندن از گرده ها به طور مرتب تکان داده و بشویید. این کار از تماس پوست شما با عوامل حساسیت زا جلوگیری می کند.
باشگاه خبرنگاران
نفرون به واحدهای کارکردی کلیه گفته میشود. نفرون لوله پیچیدهای است که از یک لایه بافت پوششی که در یک پایانه بستهاست و در پایانه دیگر به درون لگنچه باز میشود، ساخته شدهاست. تعداد نفرونها در انسان پس از تولد افزایش نمییابد اما درازای نفرون در دوره رشد بیشتر میشود. هر نفرون از کپسول بومن، لوله پیچیده نزدیک، لوله هنله، لوله پیچیده دور و مجرای جمع کننده ساخته شدهاست.
رونگاره و شمای کلیه.
۱. بافتهای مخروطی کلیوی
۲. سرخرگهای میان بافتی
۳. سرخرگ کلیوی
۴. سیاهرگ کلیوی
۵. ناف کلیه
۶. لگنچه کلیوی
۷. میزنای
۸. فرورفتگی فرعی
۹. کپسول کلیوی
۱۰. بخش پایینی کپسول کلیوی
۱۱. بخش بالایی کپسول کلیوی
۱۲. سیاهرگ میان بافتی
۱۳. نفرون
۱۴. فرورفتگی فرعی
۱۵. فرورفتگی اصلی
۱۶. برآمدگی کلیوی
۱۷. ستون برتین یا ستون کلیوی
در هر دقیقه ۵۰۰ سی سی پلاسما وارد نفرون شده و تنها ۱۰۰ سی سی از آن پالایش میگردد. با نگرش به این که در همین مدت تنها کمتر از ۱ سی سی ادرار پایه ریزی میگردد، بنابراین بیشتر از ۹۹٪ از آبی که وارد کپسول بومن شدهاست، در عمل باز جذب به خون بازگشت داده میشود. مهمترین عمل کلیهها در انسان و پستانداران دفع مواد نیتروژن دار مانند اورهاست. نفرونها میتوانند اوره را تا صد برابر در ادرار افزایش دهند. ولی اگر میزان آن در ادرار به ۵ درصد برسد فرآوری مسمومیت میکند.
چگونگی پایه ریزی ادرار در نفرون [ویرایش]
تراوش گلومرولی: بخشی از پلاسما که از گلومرول میگذرد، از غشای کپسول بومن پالایش میشود. در پالایه گلومرولی، سلول خونی، درشت مولکولها و پروتئین وجود ندارند. همچنین در این مرحله هیچ گونه گزینشی در اندرشدن مواد به درون کپسول بومن انجام نمیشود. بلکه تراوش تابع فشار هیدروستاتیک و درشتی یا ریزی مولکولها میباشد.
باز جذب: در این مرحله که در محل شبکه دوم مویرگی صورت میگیرد، مواد مورد نیاز بدن همانند آب، گلوکز و اسید آمینه دوباره به خون برگشت داده میشوند. این عمل را باز جذب مینامند.
تراوش: افزون بر جذب دوباره، لولههای نفرونی میتوانند تراوش نیز انجام دهند. در این کار برخی از مواد بدست سلولهای پوسته لولههای نفرون تراوش میگردد. کراتینین، پتاسیم و هیدروژن از این مواد هستند. کراتینین یک ماده نیتروژن دار است و از تجزیه کراتین موجود در سلولهای مغزی و عضلانی بوجود میآید.
تراوش کراتی نین به ویژه از دید بررسی کار کلیهها اهمیت دارد. هیدروژنی که به چرایی فرآوری اسید در اعمال متابولیسمی ایجاد میشود، اگر در مایعات بدن انباشته شود فرآوری اسیدوز مینماید. پتاسیم گرچه از لولههای ابتدایی نفرون جذب دوباره میگردد، در لولههای انتهایی به ادرار تراوش میشود و از بالا رفتن غلظت آن در مایعات بیرون سلولی که خطرناک است جلوگیری مینماید.
بنمایهها [ویرایش]
محسن خلیلی. فیزیولوژی کلیه. چاپ تهران. دیباج، ۱۳۸۹. شابک ۹۷۸-۶۰۰-۵۲۸۷-۴۴-۸.
سازمان غذا و داروی آمریکا (FDA) یک قرص جدید ضد ایدز را مورد تأیید قرار داد که می تواند گزینه جدیدی برای بیمارانی باشد که به سایر درمانها پاسخ ندادهاند.
به گزارش آسوشیتدپرس، شرکت مِرک که سازنده داروی جدید ایسنترس (Isentress) است می گوید :از این پس این دارو در داروخانهها به فروش خواهد رسید.
ویروس ایدز از سه آنزیم متفاوت برای تکثیر و آلوده کردن سلولها استفاده می کند.
داروهای بسیاری در اختیار هستند که دو تا از این آنزیمها یعنی پروتئاز و ترانسکریپتاز معکوس را هدف قرار می هند.
ایسنترس اولین دارو از سری جدید داروهاست که سومین آنزیم یعنی "اینتگراز" را مورد هدف قرار می دهند.
این دارو هنگامی که به "کوکتیل" یا مخلوط سایر داروهای ضد ایدز اضافه شود، می تواند مقدار ویروس ایدز یا HIV را در خون پایین بیاورد و به سلولهای ایمنی مقابله کننده با عفونت کمک کند تا فعالیت خود را از سر بگیرند.
HIV به سرعت دچار جهش میشود و نسبت به داروهای گوناگون مقاومت پیدا می کند. FDA نیز استفاده از داروی ایسنترس را برای بیماران بالای 16 سال که آزمایشها نشان دهنده مقاومت آنها نسبت به داروهای رایج قدیمیتر است، مورد تأیید قرار داده است.
عوارض جانبی این دارو شامل اسهال، تهوع سردرد و خارش است.
دو ماه پیش نیز شرکت فایزر توانسته بود یک داروی جدید ضد ایدز به نام سلزنتری (Selzentry) را به تأیید FDA برساند. این دارو از روش دیگری که مهارکردن راه معمول ورود ویروس ایدز به گلبولهای سفید است، عمل می کند.
آمار ایدز در ایران
یک نفر در هر 5000 نفر جمعیت
مدیر برنامه مشترک سازمان ملل، دکتر حمیدرضا ستایش در زمینه ایدز در ایران گفت: "ایران در پیشگیری از بیماری ایدز در منطقه حرف اول را می زند، ولی روند رو به رشد این بیماری حاکی از آن است که این اقدامات کمی دیر آغاز شده است."
دکتر حمیدرضا ستایش افزود: "سیاست ایران در خصوص پیشگیری از بیماری ایدز یک نوع سیاست مثبت است، ولی روند رو به رشد این بیماری و گسترش آن علاوه بر معتادان تزریقی در بین دیگر اقشار جامعه، حاکی از آن است که این برنامه در حدود 4 تا 5 سال دیر شروع شده است."
دکتر ستایش با اشاره به این که بر اساس آمار ثبتی وزارت بهداشت، درمان و آموزش پزشکی، در حال حاضر 14 هزار و 500 نفر در کشور به این بیماری مبتلا هستند، افزود:
" البته این آمار می تواند بیشتر از این نیز باشد، چرا که بسیاری از افراد HIV مثبت، از بیماری خود آگاهی ندارند و در صورت آگاهی نیز به دلایلی بیماری خود را پنهان می کنند."
وی اظهار داشت: "پیش بینی می کنیم که از هر 5000 نفر ایرانی، یک نفر به بیماری ایدز مبتلا باشد که این رقم بسیار بالایی است."
وی در خصوص پیشگیری از بیماری ایدز در ایران گفت: " فرد، محور اصلی پیشگیری قرار دارد و به این طریق از آلوده شدن سایر افرادی که با این فرد در ارتباط هستند، پیشگیری می شود."
دکتر ستایش افزود: "همچنین اقدامات ایران در زندانها بسیار خوب بوده است، به گونهای که درصدد انتشار اقدامات ایران به عنوان یک الگو در سطح جهان هستیم."
وی احتمال گسترش بیماری ایدز در حاشیه شهرهای بزرگ مانند تهران و مشهد را رو به افزایش دانست و گفت: "در حاشیه این شهرها که با محرومیت نیز همراه است، تعداد مبتلایان به HIV زیاد است که در این راستا سازمان یونیسف سرمایه گذاریهایی انجام داده است."
چرا دوغ خواب آور است؟

به طور کلی، دوغ در مقایسه با سایر فرآورده های شیر، نسبت به گرمای محیط مقاومت بیشتری در برابر فساد دارد و در دمای محیط بهتر باقی می ماند و نیاز به نگهدارنده های مصنوعی دیگر ندارد....
دوغ یکی از فرآورده های مشتق از شیر است که از قدیم در فرهنگ ما جایگاه ویژه ای داشته و دامنه نفوذ آن حتی به داستان ها، متل ها و ضرب المثل های ما نیز کشیده شده است. مصرف فراوان دوغ به عنوان یک نوشیدنی همراه با غذا یا به صورت مجزا به خصوص در ماه های گرم سال سبب شده تا در سال های اخیر، اغلب شرکت های تولید کننده فرآورده های لبنی توجه ویژه ای به تولید این محصول داشته باشند و بخشی از تولیدات خود را به آن اختصاص دهند. اما دوغ از نظر غذایی چه جایگاهی دارد و چه عواملی بر کیفیت آن موثر هستند؟ دکتر گیتی کریم، متخصص علوم و صنایع شیر و استاد دانشكده دامپزشكی دانشگاه تهران، به این سوال پاسخ می دهد.
خانم دکتر! ارزش غذایی دوغ تا چه میزانی است؟ آیا دوغ می تواند جایگزین شیر شود؟
دوغ فرآورده ای حاصل از شیر است که از اختلاط ماست و آب با نسبت های مختلف و افزودن نمک تهیه می شود. در صنعت برای طعم دار کردن آن از اسانس های مختلف مثل کاکوتی و نعناع یا گلبرگ های خشک و خردشده گل محمدی استفاده می کنند. شاید این طور بتوان گفت که دوغ نوشابه ماست است و حاوی کلسیم و سایر مواد معدنی، ویتامین های موجود در ماست، پروتئین و چربی است. به همین دلیل ارزش غذایی آن از ماست کمی کمتر است. بنابراین جایگزین کردن آن به جای شیر چندان درست نیست اما برای افرادی که دارای مشکل عدم تحمل لاکتوز هستند، می تواند مناسب باشد.
چرا دوغ این قدر خواب آور است؟
این فقط مربوط به دوغ نیست. ماست و دوغ به دلیل داشتن برخی پپتیدهای موجود در کازئین و پروتئین های سرم شیر (مثل تریپتوفان) دارای این ویژگی هستند.
دوغ هایی که روی بطری شان نوشته شده: "گرمادیده"؛ چه فرقی با دوغ های معمولی دارند؟
دوغ گرمادیده، دوغی است که بعد از آماده شدن تحت فرآیند پاستوریزاسیون، دوباره پاستوریزه می شود تا میکروارگانیسم های مایه ماست موجود در آن کاهش یابد. کم شدن میزان میکروارگانیسم های موجود در دوغ باعث می شود که فرآیند ترش شدن در آن آهسته تر انجام شود؛ در حالی که دوغ معمولی این حرارت را نمی بیند.
چگونه می توانیم فساد دوغ را تشخیص دهیم؟
عمده ترین عوامل فساد دوغ عبارتند از کپک ها و مخمرها. می توان گفت که مخمرها بهتر می توانند در دوغ رشد و در آن گاز ایجاد کنند و طعم آن را تغییر دهند. به هر حال، مخمرها تاثیر نامطلوبی بر مصرف کننده نمی گذارند اما برخلاف آن ها، کپک ها به ندرت دوغ را آلوده می کنند و رشد آن ها با تغییر طعم دوغ و سپس تغییر رنگ آن مشخص می شود.
برای جلوگیری از فساد دوغ باید شرایط خاصی فراهم کرد؟
البته این مساله نباید دلیلی بر نگهداری دوغ در دمای محیط باشد. این فرآورده نیز مانند تمام مشتقات شیر و فرآورده های لبنی بهتر است در دمای یخچال نگهداری شود.














 آمار
وب سایت:
آمار
وب سایت: